Contents
大腿骨骨折は奥が深い

久々の更新。
下半期から毎日更新を目論んでいたのですが、
初っ端から出遅れました。
達成することを口にすること、発信していくこと
それをとにかく継続すること
これが非常に大事だとは思うのですが、
なかなか出来ない。。。。
だからこそできる人が輝くわけですが、、反省ですね。
という訳で、今回は最近ハマってる大腿骨骨折シリーズ。
その中でも、”大腿骨複合骨折”というあまり多くない骨折ですが。
最近セミナーでよく勉強させてもらっている、
”福山市民病院の寺田先生”
が最新号のsurgical techniqueでこの記事を扱っていて非常に勉強になりました。
大腿骨骨折は、頚部・転子部・骨幹部・顆部など
非常にどの部位も奥が深いのですが、
それらが併さった複合骨折は非常に難しい骨折だと思います。
複合骨折にも分類がある?

そもそも、
この骨折自体を経験する機会が少ないと思います。
通常は、高エネルギー外傷で発生します。
3次救急とかでないと、派手な複合骨折は経験できないかもしれません。
海外の報告では
骨幹部骨折の1〜10%に頚部骨折を認めた、とか
単純X線のみでは3〜5割の見逃しがあった
などの報告があります。
そう聞くと、怖いですよね。
思ったより出会う場面は多いのかもしれません。
頚部骨折の関連記事はこちらもどうぞ。
複合骨折に対する分類として、
1985年に青柳先生が複合骨折の分類があります。
下記のその改訂を示します。
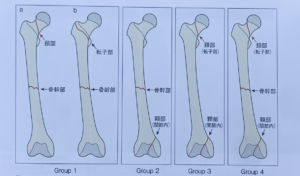
★青柳分類(改訂)
・group1: a;大腿骨頚部骨折+大腿骨骨幹部骨折 b;大腿骨転子部骨折+大腿骨骨幹部骨折
・group2:大腿骨骨幹部骨折+大腿骨顆部(関節内)骨折
・group3: a;大腿骨頚部骨折+大腿骨顆部(関節内)骨折 b;大腿骨転子部骨折+大腿骨顆部(関節内)骨折
・group4:a;大腿骨頚部骨折+骨折大腿骨骨幹部骨折+大腿骨顆部(関節内)骨折
b;大腿骨転子部骨折+大腿骨骨幹部骨折+大腿骨顆部(関節内)骨折
頚部骨折、転子部骨折どちらも合併することがあります。
頻度としては
頚部骨折が6〜7割、転子部骨折が3-4割
と若干ですが、
頚部骨折のほうが合併が多いみたいです。
不顕性、オカルト頚部骨折から転位著明・不安定型転子部骨折などのが合併もあり
術前計画が非常に重要です。
シングル?ダブル?

様々な骨折型があり、
治療において大事なのは
デバイスをど~するか?
です。
もっと言えば、
single deviceか、separate deviceか、
です。
ちなみに、一人暮らしでベット買おうとしてる方。
個人的には迷わずセミダブル以上を推奨します。(マジ余談)
例えば、
青柳分類のgroup1aで考えると頚部骨折と骨幹部骨折を、
同時に止めるか、別々で止めるかですね。
single deviceであればreconstruction nailなどで固定。
整復が問題なければ、
同時に閉鎖的、順行性固定ができる点は非常に良いと思います。
手術も楽です。
ただ、難しいですよね。実際ww全部がそう整復をとれるとは思えないです。
満足のいく整復位が取れない場合、
術前の転位や創外固定を行った時の雰囲気や観血的整復などが必要!
と判断した場合はseparated deviceの方がいい部分が有ると思います。
つまり
頚部骨折はSHSやCCHS、
骨幹部骨折は逆行性髄内釘、もしくはプレート固定
などが選択肢となります。
ただ逆行性髄内釘となった場合、
近位にデバイスがあるのに、骨幹部骨折が中央とかで長い髄内釘がいれたい!
となると近位骨片の固定力不足が懸念されるので、
術前計画では非常に注意が必要だと思います。
近位部骨折に関しても、回旋不安定性が強い骨折では、
デバイス選択は非常に悩ましいです。
以前、頚基部骨折の記事も書いたので良ければ参考にしてください。
なかなか出会うこともなければ術前計画も十分必要であり、
経験する時は非常に貴重な経験となると思います。
執刀することがあれば、また記事に取り上げていきたいと思います。